Beter worden in een fijne omgeving
Wie denkt aan een ziekenhuis, heeft al snel een beeld voor zich van een kille en klinisch omgeving. Allerminst prettig als je in het ziekenhuis bent voor een onderzoek of behandeling waar je al gespannen voor bent. Het is dus niet voor niets dat ‘healing environment’ een veelgebruikte term in de zorg is.
Ook in bouwprojecten waar ik betrokken ben, speelt healing environment een rol. Hiermee wordt een omgeving bedoeld die een positief effect heeft op het welzijn en het genezingsproces van de patiënt, maar dit geldt ook voor het welzijn van zorgmedewerkers en bezoekers. Je kunt dan bijvoorbeeld denken aan daglicht ervaring en uitzicht op de natuur. Deze factoren kunnen stress en angst verminderen en de ervaring van de patiënt verbeteren. Dit kan op zijn beurt leiden tot resultaten als minder pijn en medicijngebruik en sneller herstel.
Een prettige en veilige omgeving creëren kan op vele manieren. Hoewel er in toenemende mate wordt gesproken over ‘healing environment’, is het begrip onderhevig aan inflatie. De één bedoelt er de effecten van daglicht en natuur mee, de ander gebruikt het om de effecten van eenpersoonskamers, kleuren, privacy of een gastvrije ontvangst mee te duiden. Niet overal is (al) wetenschappelijk bewijs voor, maar de aandacht hiervoor is de afgelopen jaren alleen maar toegenomen. Dit onderzoek heeft de basis gevormd voor evidence-based design van ziekenhuizen.
Natuur
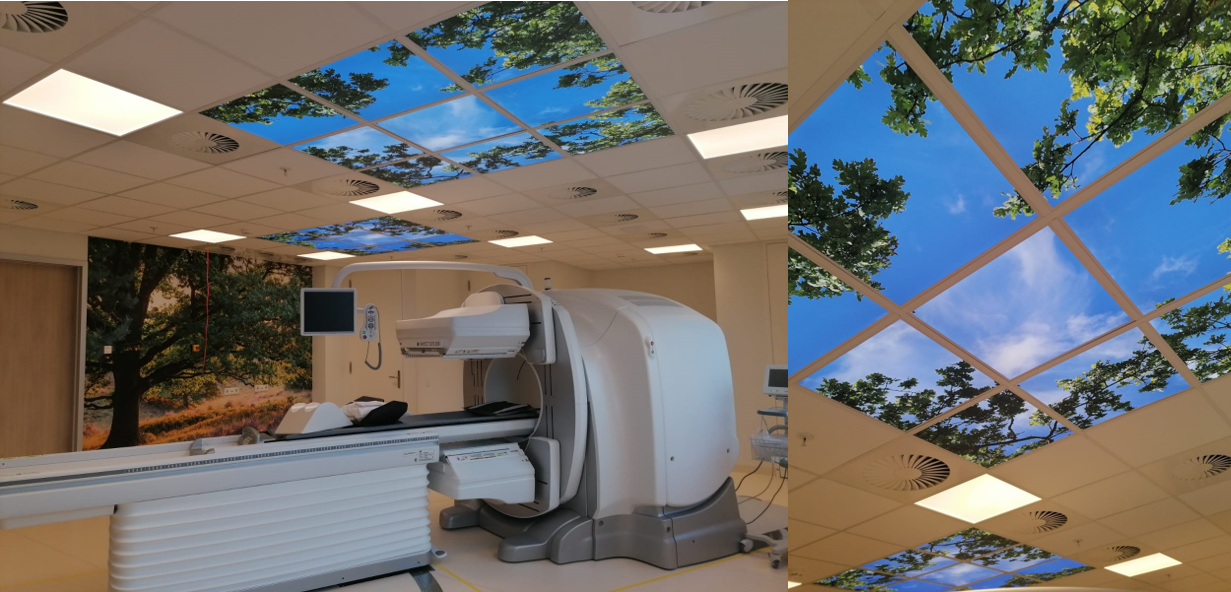
De beleving van natuur kan stress reduceren. Je hoeft daarvoor niet eens fysiek in een bos te staan, een foto van een boom kan al voldoende zijn (van den Berg, 2006). Bij het in contact komen met natuur ervaren patiënten minder angst en stress. Dit is al in 1984 onderzocht aan de hand van een studie waarin patiënten ofwel uitzicht kregen op een stenen muur versus natuur. De patiënten met het uitzicht op de natuur gebruikten een lagere dosis pijnstillers en konden sneller het ziekenhuis verlaten. Verder is de ligduur op de intensive care korter en geven patiënten een lagere pijnscore aan na een pijnlijke bronchoscopie (Diette, 2003) wanneer zij een afbeelding van natuur zagen. Opmerkelijk is dat dit vooral geldt voor het kijken naar natuur – voor het daadwerkelijk bezoeken van een park is minder bewijs geleverd.
Daglicht
Daglicht is ontzettend belangrijk voor het goed functioneren van de mens. Zo wordt 58% van de medicatiefouten in Alaska gemaakt in het eerste kwartaal van het jaar wanneer de dagen het kortst zijn. Ook patiënten zijn gebaat bij de ervaring van daglicht. In de directe zin is het gebrek aan licht genoemd als derde belangrijkste oorzaak van vallen. Een ander voorbeeld is de 15% reductie in opnameduur bij depressieve patiënten in een heldere, zonnige kamer t.o.v. een sombere kamer. Ook onder specifieke doelgroepen is gekeken naar het effect van daglicht. Zo blijkt dat het vergroten van omgevingsverlichting de klachten van dementerende ouderen verminderd, en de mentale achteruitgang met 5% vermindert (van Someren, 2008). Een combinatie van licht en natuur, in de vorm van wolkenplafond verlichting, verlaagde acute stress en angst bij klinische patiënten. Ook voor het verplegend personeel heeft daglicht een positief effect op hun alertheid en gemoedstoestand (psychologische effecten) en een lagere bloeddruk en slaap-waakritme (fysiologische effecten), wat de patiëntveiligheid te goede komt (Zadeh, 2014).
Privacy
Hoewel de inrichting van het gebouw pas plaatsvindt op het eind van het bouwproject, is het van belang dit al in een vroeg stadium mee te nemen. Hiermee kan je beter inspelen op de wensen en behoefte van de gebruikers, en de fysieke ruimte hierop aanpassen. Met name in de wachtgebieden wil je patiënten op hun gemak stellen. De wensen kunnen per patiëntengroep verschillen. Wetenschappelijke studies tonen aan dat vrouwen die wachten op een borstbiopt bij (verdenking op) borstkanker gemiddeld hoger in stress en angstniveaus scoren dan andere patiënten die moeten wachten op radiologische interventies voor goed- en kwaadaardige tumoren. Met name de onzekerheid over de diagnose levert hierin veel stress op (Barentsz, 2014). Dit wetende is het zinvol om deze groep een veilige en prettige omgeving te bieden, waar extra rekening is gehouden met privacy. Zo kunnen deze cliënten plaatsnemen in een eigen zithoek zonder geconfronteerd te worden met andere patiënten die wellicht net een slecht nieuws gesprek hebben gehad.
Win win
Ook al is het bewijs voor de helende effecten van daglicht, kleur of natuur niet onbetwistbaar, het grote voordeel is dat deze factoren geen bijwerkingen hebben. Als stress en pijn worden verminderd bij patiënten die kijken naar een bos of luisteren naar muziek – en zij daarmee minder pijnstillers of medicatie nodig hebben, is dat alleen maar mooi meegenomen. De patiënt loopt minder kans op bijwerkingen van de medicatie, en mogelijk zijn er kostenbesparingen te realiseren (minder medicatie en verkorte ligduur).
Uiteindelijk zal het niet het gebouw zijn dat de patiënt (sneller) kan genezen. Maar met een veilige, prettige en gezonde uitstraling kan het gebouw bijdragen aan het welbevinden van zowel patiënten als medewerkers.
